Herpes zóster: ¿qué es y a quiénes afecta?
- Salud Práctica
- Infecciones víricas
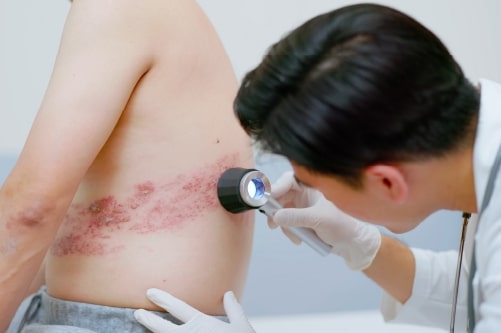
En este post explicaremos qué es el herpes zóster, quiénes pueden verse afectados, cuáles son sus signos, síntomas y complicaciones, y la manera de tratarlo.
Coloquialmente conocido como culebrilla o fuego de San Antonio, el herpes zóster es una afección vírica que afecta a cerca del 20 % de la población. Puede hacerlo en cualquier momento y edad, aunque lo habitual es que suceda en las personas mayores de 60 años o en personas con el sistema inmune deteriorado1,2.
¿Qué es el herpes zóster?1-4
El herpes zóster es una enfermedad neurocutánea causada por el mismo virus que la varicela, por lo que no tiene ninguna relación con el herpes simple, más que su naturaleza vírica.
Tras contraer la varicela, el virus permanece latente en determinados nervios del cuerpo. El herpes zóster aparece cuando el virus se reactiva en estos nervios, produciendo pequeñas ampollas dolorosas en la piel en forma de anillo, agrupadas a lo largo de la zona de distribución del nervio espinal o dermatoma.
El herpes zóster suele afectar a un solo dermatoma, siendo las zonas más afectadas:
- La región torácica y lumbar.
- La región cervical.
- La zona del nervio trigémino, que afecta al ojo, la cavidad nasal y la mandíbula.
¿Cómo se contagia el herpes zóster?1-3,5
Lo más habitual es que los pacientes con herpes zóster hayan sido contagiados durante la infancia a partir de la varicela. Después de que esta se haya resuelto, el virus queda latente durante años en los ganglios de los nervios dorsales, y es la reactivación del virus la que produce la aparición del herpes zóster. Esta reactivación se puede producir, no solo en personas que hayan tenido una infección del virus de la varicela, también en personas que hayan recibido la vacuna frente a la misma.
En el caso de personas que no han sido vacunadas ni han padecido la varicela, sería posible el contagio si entran en contacto con personas que padecen un episodio de herpes zóster. El virus se transmite, en estos casos, a partir de las vesículas cutáneas, por contacto directo con estas o por la transmisión aérea producida por la descamación de la piel de la persona infectada. Sin embargo, una persona infectada de este modo desarrollará la varicela, no el herpes zóster. Este último podría desarrollarlo más adelante a lo largo de su vida.
¿A quién afecta el herpes zóster?2-4
La incidencia de herpes zóster aumenta con la edad, especialmente a partir de los 50 años, con el pico máximo de casos en el grupo de mayores de 75 años de edad. En los últimos años la incidencia del herpes zóster ha aumentado en todo el mundo debido al envejecimiento demográfico. Se estima que un 20 % de la población lo padecerá a lo largo de la vida.
Las mujeres tienen un mayor riesgo que los hombres, señalándose como otros factores predisponentes la raza blanca y los antecedentes familiares de herpes zóster.
La mera presencia del virus varicela-zóster no es suficiente para que aparezca la enfermedad. Para ello, deben darse situaciones como las alteraciones del sistema inmune causadas por el envejecimiento, deficiencias nutricionales o situaciones de estrés. Así mismo, se puede producir la alteración patológica del sistema inmune debido al tratamiento con determinados medicamentos como corticoides o quimioterapia, la aparición de tumores o infecciones como el VIH.
De igual modo, ciertas enfermedades autoinmunes, como la artritis reumatoide o el lupus eritematoso sistémico, así como el asma, la EPOC y la diabetes se asocian con un mayor riesgo de herpes zóster.
Signos y síntomas del herpes zóster4,6
La lesión cutánea característica del herpes zóster es precedida en la mayoría de los casos por un dolor que va desde un picor leve, hasta un dolor punzante, ardiente y que produce escozor. En ocasiones, la intensidad del dolor es tal que puede llevar a pensar en patologías con afectación pleural, un infarto de miocardio, un cólico renal o biliar, una apendicitis o un prolapso de disco intervertebral, entre otras.
Pasados unos días, aparecerán las úlceras en la piel. Durante esta fase las lesiones son altamente contagiosas, pues el virus se encuentra dentro de las vesículas. Al cabo de unos siete a diez días, se secan y se convierten en costras que ya no se consideran infecciosas. Estas pueden durar entre tres y cuatro semanas y causar algún tipo de pigmentación en la piel o, incluso, dejar cicatrices.
El tiempo que pasa desde la aparición del dolor hasta la erupción es el que tarda el virus en multiplicarse y llegar a las terminaciones nerviosas de la piel. Además, algunas personas presentan otros síntomas como dolor de cabeza, escalofríos y malestar gastrointestinal.
Tratamiento y cuidados del herpes zóster2,7
No es posible eliminar el virus del herpes zóster del organismo mediante ningún tratamiento, si bien determinados medicamentos pueden contribuir a disminuir los síntomas y acelerar la recuperación.
Se ha constatado que la aplicación de antivirales tópicos en las lesiones no resulta eficaz, por lo que se deben administrar fármacos antivirales sistémicos. Estos han mostrado su capacidad de reducir la inflamación, mejorar el proceso de curación y reducir las posibles complicaciones. Entre estos antivirales orales se encuentran el aciclovir, el famciclovir, el valaciclovir y la brivudina.
Se recomienda iniciar el tratamiento durante las primeras 72 horas desde la aparición de las vesículas para aumentar su eficacia. Sin embargo, los antivirales no bastan para aliviar el dolor agudo que provoca el herpes zóster, por lo que es habitual administrar también analgésicos orales.
En cuanto a los cuidados, es recomendable que durante el episodio de herpes zóster se motiven las medidas higiénicas de la piel y se opte por vestir con prendas holgadas y de fibras naturales, así se minimizará el roce del tejido con la piel y será posible la transpiración. También puede emplearse frío local a través de compresas y lociones de calamina para paliar el dolor, así como soluciones antisépticas y secantes que ayuden con la curación de las lesiones cutáneas. Deben evitarse las curas oclusivas y el uso de cremas corticoides.
Complicaciones del herpes zóster4,8,9
Una fracción de los pacientes que padecen herpes zóster continúa sufriendo dolor durante meses o, incluso, años, después de la desaparición de la erupción. Es lo que se denomina neuralgia posherpética y es la complicación más frecuente del herpes zóster.
Tiene lugar en más del 30 % de los pacientes de más de 80 años, siendo rara en los menores de 50.
Se trata de un dolor crónico e intermitente localizado en la zona afectada por el herpes, que persiste al menos 90 días después de la infección aguda.
En ocasiones, este dolor aparece ante estímulos mínimos, como el simple roce de la ropa o una caricia. Es lo que se denomina “alodinia”.
Esta complicación tiene un impacto importante en la calidad de vida, ya que puede incapacitar para hacer una vida normal. Las personas suelen acusar problemas para dormir y trabajar, ansiedad y depresión, entre otros.
No existen medidas realmente efectivas para curar la neuralgia posherpética, por lo que el objetivo del tratamiento es controlar los síntomas.
Otras complicaciones que pueden tener lugar con el herpes zóster incluyen las sobreinfecciones, las complicaciones viscerales y oculares, y en caso de pacientes inmunodeprimidos, las complicaciones neurológicas.
Vacunación contra el herpes zóster3,8-10
La vacunación frente al herpes zóster reduce, por encima del 80 %, la probabilidad de desarrollar la enfermedad y la neuralgia posherpética.
En España la vacuna frente al herpes zóster está incluida en el calendario de vacunación recomendado por el Consejo Interterritorial del Sistema Nacional de Salud. Esta se recomienda en personas con inmunosupresión, incluyendo los casos de trasplantes de órganos, infección por VIH, hemopatías malignas y tumores sólidos en tratamiento con quimioterapia. También se recomienda en la población general a los 65 años y en edades superiores.
Además, si eres asegurado de Adeslas, recuerda que tienes disponible nuestro Servicio de Orientación Médica General, donde podrás obtener más información.
Referencias:
1Herpes Zoster. Annals of Internal Medicine. Agosto, 2018.
2Herpes Zóster. Sociedad Española de Medicina Interna (SEMI). Consultado en febrero de 2024.
3Consenso de la SEMPSPGS sobre la vacunación frente a Herpes Zóster. Sociedad Española de Medicina Preventiva, Salud Pública y Gestión Sanitaria. Abril, 2022.
4Documento de Consenso sobre Prevención de Herpes Zóster y Neuralgia Post-Herpética. Asociación de Microbiología y Salud (AMYS). Dpto. Inmunología, Microbiología y Parasitología Facultad de Medicina. UPV / EHU. Enero, 2014.
5Shingles (Herpes Zoster). Cause and Transmission. Centers for Disease Control and Prevention (CDC). Mayo, 2023.
6Shingles (Herpes Zoster). Signs and Symptoms. Centers for Disease Control and Prevention (CDC). Mayo, 2023.
7Actualización en el tratamiento del herpes zóster. Actas Dermo-Sifiliográficas. Academia Española de Dermatología y Venereología (AEDV). Marzo, 2006.
8Dolor en el herpes zóster: prevención y tratamiento. Medicina de Familia. SEMERGEN. Junio, 2017.
9Vacunación frente al virus del herpes zóster. Atención Primaria. Octubre, 2023.
10Herpes Zóster. Instituto de Salud Carlos III. Marzo, 2023.
