Psoriasi: característiques i recomanacions per manejar-la
- Salut pràctica
- Pell
En aquest post explicarem les característiques principals de la psoriasi, com també els tractaments i les recomanacions principals que poden contribuir a controlar la malaltia.
La psoriasi és una patologia que afecta principalment la pell. Atesa la seva naturalesa autoimmune, requereix un tractament farmacològic personalitzat, a més del seguiment d’un seguit de pautes per al control de la malaltia.1-4
Què és la psoriasi?1-4
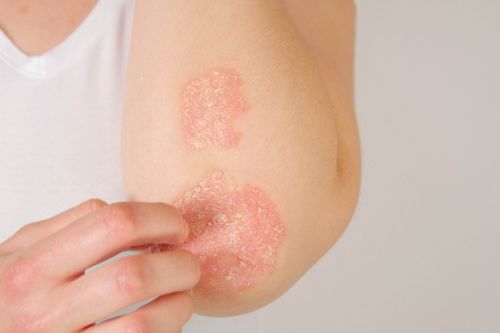
La psoriasi és una malaltia inflamatòria crònica que afecta principalment la pell. Es caracteritza per l’aparició de plaques vermelles i escamoses que es poden localitzar a qualsevol part, tot i que són més freqüents als colzes, els genolls, la zona lumbar i el cuir cabellut.
No es tracta d’una malaltia contagiosa. La seva evolució té lloc en forma de brots d’intensitat variable.
L’experiència de cada persona respecte de la psoriasi és diferent. Algunes només n’experimenten símptomes lleus, amb plaques i picors ocasionals, mentre que altres en pateixen símptomes més intensos.
Ateses les seves característiques, la psoriasi té una afectació tant física com psicològica, i per això pot suposar un impacte important en la qualitat de vida de les persones que la presenten.
Les persones amb psoriasi també poden presentar un seguit de complicacions, anomenades comorbiditats. Entre les més freqüents hi ha: artritis psoriàsica, síndrome metabòlica (o algun dels trastorns que la componen: hipertensió, dislipèmia, obesitat i resistència a la insulina), malaltia cardiovascular, malaltia inflamatòria intestinal, fetge gas no alcohòlic, ansietat i depressió.
Causes de la psoriasi1, 4
La psoriasi és una malaltia les causes de la qual es deuen a la confluència de diversos factors de caràcter genètic, immunològic, mediambiental i psicològic.
Diferents estudis han demostrat en el 40% dels casos de psoriasi hi ha una història familiar de la malaltia. D’aquesta manera, la predisposició genètica i la confluència de diversos factors ambientals poden desencadenar la malaltia.
Les lesions de la malaltia parteixen d’una alteració del sistema immunitari que determina la multiplicació excessiva de les cèl·lules cutànies més superficials de la pell, que s’acaben acumulant i formant lesions en forma de plaques. Acostumen a anar acompanyades de picor, envermelliment i dolor.
La malaltia evoluciona en forma de remissions i recaigudes o brots, que solen estar relacionats majoritàriament amb situacions d’estrès. Es tracta d’un factor important que pot conduir a l’aparició del primer brot de psoriasi i a les recaigudes posteriors.
Els traumatismes i algunes infeccions també poden desencadenar l’aparició de lesions psoriàsiques.
Finalment, alguns medicaments, com els betablocadors, el liti o l’interferó, poden provocar l’aparició de psoriasi.
Qui pot patir la malaltia?1, 2, 4, 5
La prevalença de la psoriasi en el món s’estima en prop del 2 %, tot i que les dades varien àmpliament entre diferents països i zones geogràfiques.
Les estimacions de prevalença a Espanya, a partir d’estudis fets fa uns deu anys, se situen en el 2,3 %, cosa que projecta una xifra de persones diagnosticades al país per sobre del milió de casos.
La malaltia la poden patir igual tant homes com dones, i pot aparèixer a qualsevol edat, des dels primers mesos de vida fins a després dels 80 anys; el 75 % dels pacients se situa per sobre de 40 anys d’edat.
Tipus de psoriasi1,4
Les lesions més elementals de la psoriasi són les eritematoescamoses, si bé la malaltia es pot presentar de diferents formes clíniques:
- Psoriasi en plaques: és la forma més freqüent, suposa prop del 80% dels casos. Les plaques de lesions cutànies apareixen en qualsevol part del cos.
- Psoriasi al cuir cabellut: les lesions es poden estendre al front, al voltant de les orelles i la regió occipital.
- Psoriasi guttata o de gotes: es presenta en forma de petits punts vermells escamosos. Acostuma a afectar infants i adolescents.
- Psoriasi pustulosa: apareixen vesícules amb pus. Pot ser una complicació de la psoriasi en plaques.
- Psoriasi invertida o en plecs: es manifesta als plecs de la pell, com aixelles, engonals, zona submamària, melic, regió perianal o al voltant dels genitals.
- Psoriasi eritrodèrmica: és la forma més greu i menys freqüent, i pot arribar a afectar tota l’extensió de la pell.
Tractament de la psoriasi1, 2, 4, 6, 7
Encara que la psoriasis no té cura definitiva, hi ha tractaments efectius en la majoria de casos.
El tipus de tractament més adequat depèn de la gravetat, la localització, el tipus de lesió i les característiques del pacient, entre altres qüestions; per tant, ha de ser individualitzat per a cada cas.
En l’actualitat, hi ha una gran varietat de teràpies diferents per tractar la psoriasi. A més dels tractaments convencionals d’ús tòpic, que inclouen cremes o gels i la fototeràpia, hi ha tractaments sistèmics avançats indicats per als casos més greus.
Recomanacions i cures per a les persones amb psoriasi1, 4, 8
Per potenciar el benestar i el confort de la persona amb psoriasi i evitar l’aparició de noves lesions, és aconsellable seguir una sèrie de recomanacions i cures, com ara:
- Seguir una dieta equilibrada, rica en peix blau i verdures.
- Fer exercici físic de manera regular. Ajuda amb el maneig de l’estrès i l’ansietat com a factors desencadenants, i també millora la funció articular.
- Evitar el consum de tabac i alcohol.
- Mantenir un pes adequat, evitant el sobrepès i l’obesitat.
- Evitar els traumatismes físics: ferides, rascades, cops, frecs continuats, etc.
- Motivar la ingesta hídrica, sempre que sigui possible, per mantenir-se hidratat.
- Mantenir la pell hidratada amb productes adequats. Això ajuda a pal·liar la sequedat, la picor i la descamació.
- Evitar la sequedat ambiental i els canvis bruscos de temperatura.
- Per a la neteja personal:
- Utilitzar gels i xampús adequats, i evitar els que puguin resultar agressius tant per a la pell com per al cuir cabellut.
- Evitar l’ús d’esponges.
- Evitar la fricció amb la tovallola per eixugar-se, fer-ho amb tocs suaus.
- Reposar la hidratació de la pell després de la dutxa.
- Optar per peces de vestir folgades i de fibres naturals.
- Exposar-se al sol. La radiació ultraviolada redueix l’activitat inflamatòria de la pell. Les zones on hi ha plaques de psoriasi s’han d’exposar al sol sense protecció durant 20-30 minuts, i després cal protegir-les correctament amb crema solar. Cal recordar sempre la importància d’evitar les cremades solars utilitzant protecció solar i evitant l’exposició en les hores centrals del dia (de 12 a 16 hores).
- Treballar l’autoestima i l’autoconcepte.
També cal destacar la importància de l’adherència terapèutica, tant del tractament de la psoriasi com de les possibles comorbiditats. Encara que no s’observi una millora significativa de la malaltia amb el tractament prescrit, no s’ha de suspendre mai per compte propi, ja que pot propiciar un brot. El més recomanable és consultar els professionals sanitaris de referència per poder valorar la situació i individualitzar les cures.
A més, si ets assegurat d’Adeslas, recorda que tens disponible el nostre Servei d’Orientació Mèdica General, en el qual en pots obtenir més informació.
Referències:
1 Guía para pacientes con psoriasis. Acadèmia Espanyola de Dermatologia i Venereologia (AEDV). Consultat l’abril del 2024.
2 Psoriasis. The Lancet. Setembre 2015.
3 Psoriasis. Societat Espanyola de Medicina Interna (SEMI). Consultat l’abril del 2024.
4 Guía de manejo de la psoriasis en la farmacia. Societat Espanyola de Farmàcia Familiar i Comunitària (SEFAC). Consultat l’abril del 2024.
5 Prevalencia de la psoriasis en España en la era de los agentes biológicos. Actas Dermo-Sifiliográficas. Juny 2014.
6 Old and New Biological Therapies for Psoriasis. International Journal of Molecular Sciences. Novembre 2017.
7 Revisión actualizada del tratamiento tópico de la psoriasis. Actas Dermo-Sifiliográficas. Abril 2009.
8 Consells de salut per a persones amb psoriasi. Vall d’Hebron. Hospital Universitari. Febrer 2022.
